|
|
 |
|
Hazırlayan :
Doç.Dr. Akif Turna
SPONTAN PNÖMOTORAKS: Pnömotoraks,
plevra boşlukta hava olması olarak tanımlanır. Herhangi bir travma,
etken ya da cerrahi müdahale olmadan gelişen pnömotorakslara ‘spontan
pnömotoraks’ adı verilir. Normal görünen akciğerde saptanan
pnömotoraksa ‘primer spontan pnömotoraks’, akciğer grafisi normal
olmayan hastalarda gelişen pnömotoraksa ise ‘sekonder spontan
pnömotoraks’ adı verilir.İlk başvuruda çekilen PA grafide herhangi bir
akciğer rahatsızlığı görülmeyen hastalarda daha sonra yapılan
tetkiklerde bir akciğer patolojisi izlenirse (amfizem, bül, kitle, kist
gibi) ve bu patolojinin pnömotoraks oluşturma olasılığı bulunuyorsa,
hastalık ‘sekonder spontan pnömotoraks’ olarak adlandırılır.
Epidemioyoloji

Primer pnömotoraksın insidansı yaklaşık olarak yılda 9/100.000 dir.
Primer pnömotoraks, en sık uzun ince yapılı 20 ila 40 yaş arası
erkeklerde görülür. En sık olarak, hastalar, 22 ila 26 yaşları arası
sigara içen erkeklerdir. Bayanlarda beşte bir oranında daha az görülür.
Bayan hastada saptandığında, lenfanjioleiomyomatosis ya da katamenial
pnömotoraks gibi bir nadir nedene bağlı olabileceği düşünülmelidir.
Sigara içiciliği en önemli risk faktörüdür. Sigara içmek, pnömotoraks
olasılığını erkeklerde 22 kat, kadınlarda 9 kat arttırır. Sigaranın hem
alveollere destek olan bağ dokusundaki elastik lifleri bozarak, hem de
hava yolu obstrüksiyonuna neden olarak pnömotoraks olasılığını
arttırdığı düşünülmektedir. Nadiren ailesel olarak görülebilir.
Oluşum Mekanizması (Patofizyoloji)
Sekonder spontan pnömotorakslı hastaların %60’ında neden kronik
obstrüktüf akciğer hastalığı (KOAH) tır. Bunun yanısıra astma,
interstisyel akciğer hastalıkları, tüberküloz, akciğer kanseri, akciğer
infarktları ve pnömoni de pnömotorksa neden olur. Bayanlarda katamenial
pnömotoraks ve nadiren de pnömocytis carinii (yeni adı P. Jerovici)
infeksiyonu da nedenler arasındadır.
Belirtiler ve Klinik
Bulgular

Hastaların çok büyük bir kısmı göğüs ağrısı veya nefes darlığı şikayeti
ile hekime ya da acil polikliniğine başvurur. Göğüs ağrısı genellikle
batıcı - plöritik tiptedir ve çoğu hastada ani başlangıçlıdır.
Hastaların çoğu hekime başvurmalarına neden olan ani ağrı ya da nefes
darlığından önce geçen aylar içinde zaman zaman oluşan ve geçen ani
batıcı ağrıları tarif eder. Bazen pnömotoraks, HIV+ hastalarda olduğu
gibi altta yatan pnömoninin ilk belirtisi olarak ortaya çıkabilir.
Pnömotoraksın bulguları, pnömotoraks tarafında solunum seslerinin
azalmış olması, taşikardi, perküsyon ile hiperrezonans olmasıdır.
KOAH’lı ve amfizemli hastalarda, akciğer sesleri zaten azalmış olduğu
için, pnömotoraksı anlamak çok zor olabilir.Tansiyon pnömotoraks
oluşmuş hastalarda, klinik tablo çok belirgin olabilir ve hipotansiyon
ve şok dahi görülebilir. Pnömoderma da (bazı kaynaklarda cilt altı
amfizemi olarak belirtilir) cilt altında, çıtırdı veren hava
kabarcıkları hissedilir ve nadiren bazı pnömotorakslarda hastalarda
bulgu olarak ortaya çıkabilir.Çok küçük oranlı pnömotorakslar, o
bölgede supraklavikuler mesafenin oskültasyonu ile karşı tarafla
karşılaştırılarak anlaşılabilir.
Tetkikler

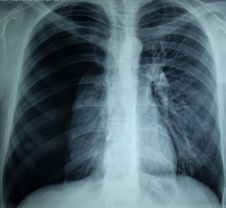
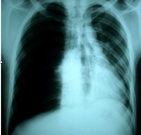
Posteroanterior(PA) akciğer grafisi genellikle şüpheye yer bırakmayacak
ölçüde tanı koydurucudur. Grafide, akciğerin sınırlarının izlenmemesi,
akciğer periferinde akciğer dokusunun (genellikle venül, arteriol ve
bronştur) görülmemesi ve hiler bölgede kollabe olmuş akciğerin neden
olduğu yoğun konsolidasyon izlenir. Plevra boşluğuna küçük bir miktar
da olsa kanama nedenli ile kostofrenik açının küntleştiği izlenebilir.
Nadir olarak, pnömotoraksların %2 kadarı spontan ‘hemopnömotoraks’
olabilir. Bu durumda grafide hava-sıvı seviyesi izlenir. 2003 yılında
İngiliz Toraks Derneği, pnömotorakslar ile ilgili bir rehber
yayınlayarak pnömotoraksları ‘küçük’, ‘orta’ ve ‘geniş’ pnömotoraks
olarak üçe ayırdı. Küçük pnömotoraks, akciğerin çevresinde küçük bir
boşluk olduğunda, ‘orta’ derecede pnömotoraks, akciğerin kenarı kalbe
kadar olan mesafenin yarısına kadar ulaşmışsa tanımlanmaktadır. ‘Geniş’
pnömotoraksta ise, tamamen havasız akciğer olduğunda, akciğer,
diyafragmadan ayrıldığında belirtilmektedir. Pnömotoraksın tam
olarak ölçümü, ekspanse kalmış akciğerin hacim olarak tüm toraksın ne
kadarını kapladığını hesaplayarak olabilir. Bu hacim, akciğerin PA
grafide görülen mesafesinin(m), ölçüm yapılan noktadaki hilus ile
toraks duvarı arasındaki mesafenin (t) oranının küpüdür((m/t)3).
Akciğeri çevreleyen hava çerçevesi 2 cm ise, hacim olarak %40-50
civarında bir pnömotoraks bulunduğu anlaşılır. PA akciğer grafide
görülmeyen çok küçük pnömotorakslar, lateral dekübitüs grafide, bazen
de lateral grafide görülebilir. Akciğerde var olan bir hastalık,
özellikle pnömotoraks küçük ise görülmeyebilir. Tersine, tam çökmüş
akciğerde yanlış bir kitle görüntüsü de izlenebilir.
Tansiyon pnömotoraksta da pnömotoraks ile birlikte mediastinal
dokuların kontralateral alana kaymış olduğu ve trakeanın karşı
tarafa itildiği izlenir ve çok hızlı tanı konulmasını ve hızlı
tedaviyi vazgeçilmez kılar.
PA grafide, pnömotoraks ile en sık büllöz hastalıklar
karışabilir. Pnömotoraksta, akciğerin kenarı dışbükeydir, septalar
görülmez, toraks kavitesi içinde birden fazla hava-sıvı seviyesi olmaz.
Bahsedilen bu bulguların olması, büllöz akciğer hastalığını akla
getirmelidir. Toraks BT, pnömotoraksı büllöz hastalıktan ayırmada
kullanılabilecek en etkin görüntüleme yöntemidir. Ayrıca, altta yatan
hastalığı aydınlatmak açısından faydalıdır. Altta yatan hastalığı
olduğundan şüphelenilmese bile nüks eden ya da bilateral pnömotorakslı
(aynı anda ya da farklı zamanlarda oluşan) hastalarda da toraks BT
istenmelidir.
Primer spontan pnömotorakslı hastalarda hemen hiç bir zaman hiperkapni
saptanmaz. Nadiren hipoksi görülür. Genç hastalar, hemen her zaman tek
akciğerin tamamen kollabe olmasını tolere ederler. Ancak, egzersiz
toleransı çok azalır ve egzersizde, bazen 1 kat merdiven çıkarken ya da
acil servisin içinde filme giderken dahi hipotansiyon gelişebilir. Buna
hareket ederken aniden artabilen ağrı da eklendiğinde, bazı genç
hastalarda hipotansif şok ile karşılaşılabilir. Sekonder spontan
pnömotoraksı olan hastalarda hemen her zaman hipoksi vardır. İleri
dönem akciğer hastalığı olan, özellikle KOAH’lı hastalarda hiperkapni
de olur. İleri KOAH’lı, yaşlı, obez ya da büllöz amfizemi olan
olgularda ve aynı anda akciğer parenkiminde tüberküloz ve benzeri
hastalığı bulunan hastalarda, çok küçük oranlı pnömotoraks dahi çok
ciddi solunum yetmezliği oluşturabilir.
Tansiyon pnömotoraksı nadirdir ancak, taşikardi, hipotansiyon,
terlemeile karakterizedir. Mediastinal yapıların kaymasına bağlı olarak
kalbin ‘preload’ı azalır ve sempatik sinir sistemi aşırı olarak stimüle
olur.
Tedavi
Pnömotoraks oranı %10 ve altında
olan ‘primer spontan pnömotoraks’ hastaları, konzervatif olarak
gözlemde tutularak ve nazal oksijen verilerek tedavi edilebilir. Nazal
oksijen miktarı en az 6 lt/dk ve sürekli olmalıdır. Nazal oksijen,
oksijenin plevralar arası geçişi azota göre çok daha hzlı olduğundan
iyileşme sürecini hızlandırır. %10 ila %20 arasında pnömotoraksı olan
‘primer spontan pnömotoraksı olan hastalarda, 2. interkostal aralık
anteriordan yapılacak bir aspirasyon denenebilir. Ancak, pnömotoraks
oranı %20’den fazla olan ‘primer spontan pnömotorakslı’ hastalarda ve
%10’dan daha fazla pnömotoraksı olan ‘sekonder spontan pnömotoraksı’
olan olgularda mutlaka cerrahi tedavi önerilir. Oksijen verilmediğinde
orta ve küçük pnömotorakslarda yaklaşık olarak her gün %1.5 pnömotoraks
kendiliğinden iyileşir. Oksijen verildiğinde bu oran günde %3’e kadar
artabilir. Tüm tedavi seçenekleri Tablo 1’de özetlenmiştir.
Tablo
1. Pnömotoraksta Tedavi Seçenekleri
Gözlem
İğne
ile aspirasyon
Perkütan
kateter ile drenaj
Sualtı drenajı veya
Heimlich valve ile ilişkili
Tüp
torakostomi
Plörodezis
Video
Yardımlı Toraks Cerrahisi (VATS)
Torakotomi
(Aksiller
minitorakotomi)
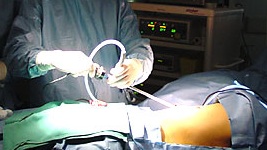
Girişim: 4 ya da 5. interkostal aralık ile arka koltuk altı çizgisinin
kesiştiği yerden genellikle 28F bir toraks tüpü yerleştirilerek, su
altı drenajına alınır. Eğer tansiyon pnömotoraksı mevcutsa hava
drenajını arttıran 32F toraks tüpü tercih edilmelidir. Orta
pnömotorakslarda 14F kıvrılabilen teflon kateterler de kullanılabilir.
İşlemden önce hasta aç olmamalıdır. Örneğin 0.1 mg/kg midazolam ile
yapılacak bir sedasyon (70 yaş üstü 0.5 mg/kg) ile preemptif
steroid-olmayan bir analjeziğin injeksiyonu önerilir.2 cm’lik bir
insizyon ile cilt ve ciltaltı dokuları geçildikten sonra makas ve klemp
ile toraksa ulaşılır. Biri ‘U’ şeklinde tüpü aldıktan sonra insizyonu
kapatacak olan sütür, diğeri de tüpü sabitlemek için kullanılacak sütür
olmak üzere iki adet sütür konulmalıdır. Açılan insizyondan ve konulan
2 adet sütürün arasında toraks tüpü yerleştirilerek sabitlenir.
Ardından toraks tüpü sualtı drenajı sistemine bağlanır. Hastanın
öksürmesi istenerek, su altı drenaj şişesinde, çıkan havanın
kabarcıkları izlenir. Takip sırasında da hasta öksürtülerek ya da
ıkınması istenerek ‘hava kaçağı’ takip edilir. Orta derecedeki
pnömotorakslarda 14F kateterler kullanılabilir. Böyle pnömotorakslarda,
hastanın mobilizasyonu arttırmak ve hastanede kalış süresini kısaltmak
ya da hiç hastanede kalmamasını sağlamak üzere kateterin ucuna
‘Heimlich’ valv takılabilir. Eğer, kateter ya da dren takıldıktan sonra
sıvı ya da kan drenajı gözlenir ise, hastayı önce yatırmak, toraks
tüpüne sualtı drenaj şişesi bağlayarak takip etmek, sıvı drenjı günlük
100 cc’nin altına düşmüşse ancak, hava kaçağı sürüyor ise, drenaj
tüpünün ucuna sualtı drenaj şişesini çıkarıp Heimlich valv takarak
takip etmek mümkündür. Hastayı ilk hafta 2 günde bir poliklinik
kontrolünü çağırıp kaçağı kontrol edip, torakostomi yerinin pansumanını
yapmak önerilir.
Hastanın tüp torakostominin 1. gününde çekilen
akciğer grafisinde re-ekspansiyon tam sağlanmadı ise, drenaj şişesine
-15-20 cm H2O basınçla aspirasyon uygulanması gerekli olur. Bu
uygulama, yüksek aspirasyon sağlayan sistemleri (merkezi ya da
aspirasyon cihazı) bir denge şişesi bağlayarak olabileceği gibi,
pnömotoraksların aspirasyonu için özel tasarlanmış aspirasyon
makinasını, ayarını -15 ila -20 cm H20’ya ayarlayarak direkt bağlayarak
ta yapılabilir.Bu sırada solunum egzersizlerinin (özellikle derin
inspriyum egzersizleri) verilmesi de yararlı olur.
Tüp torakostominin sonlandırılması için şu
kriterlerin sağlanması gerekir:
1) En az 12 saattir su altı drenaj sisteminde hasta
öksürür ya da derin nefes alıp verirken iken gözlenebilen bir hava
kaçağı olmaması
2) Son 24 saatlik drenajın 150 cc altında olması
3) Tam re-ekspansiyon sağlanmış olması.
Su altı drenaj sisteminde ve şişedeki suya ulaşan su sütununda nefes
alıp verme ya da öksürükle birlikte bir hareket olmaması (osilasyon
bulunmaması) tüp torakostominin işlevini yitirdiğini gösterir. PA
grafide tam re-ekspansiyon gözleniyorsa, yukarıdaki diğer kriterler
olmaksızın dren alınabilir. Eğer, tam re-ekspansiyon sağlanmamışsa,
dren alınıp ardından çekilen bir PA grafi ile akciğerin re-ekspansiyon
durumu kontrol edilmeli, gerekirse tekrar tüp torakostomi
uygulanmalıdır.
Operasyon
İndikasyonları
Spontan pnömotorakslı hastada tüp drenajı
uygulanmasına rağmen ameliyat gerekebilir. Bu gerekliliği gösteren
indikasyonlar Tablo 2’de özetlenmiştir.
Tablo 2. Pnömotoraksta Ameliyat İndikasyonları
- Hava kaçağının 7 günden uzun sürmesi
- Aynı tarafta ikinci kez pnömotoraks
- Daha önce geçirilmiş kontralateral pnömotoraks
- Dalgıç ya da pilotlardaki ilk pnömotoraks
- Senkron bilateral pnömotoraks
Hastada 7 günden uzun süren hava kaçağı, nadiren de ilk 3 günde
hiç azalmayan çok yoğun hava kaçağı en sık rastlanan operasyon
indikasyonlarıdır. Unilateral ya da kontralateral olarak tekrar eden
yada aynı anda saptanan bilateral pnömotoraks ta ameliyat
indikasyonları arasındadır.
Ameliyat
Seçenekleri:
Günümüzdeki ameliyat yöntemi seçenekleri başlıca
torakotomi ve video yardımlı toraks cerrahisi (VATS)dir. Çok nadiren,
senkron bilateral pnömotorakslarda sternotomi ile bilateral girişim
gerekebilir. Torakotomi hemen her zaman ‘mini’ torakotomi olmalı ve
‘aksiller’ ya da ‘anterior’ yaklaşım tercih edilmelidir. Aslında,
günümüzde, torakotomi yaklaşımı giderek terkedilmekte ve ağrı, tedavi
başarısı, hastanede kalış süresi ve işe dönüş zamanı açısından
üstünlükleri artık şüpheli olmayan VATS yöntemi tüm hastalarda tercih
edilmektedir. Büllü hastalar ile sekonder spontan pnömotorakslı
hastalarda da VATS tercih edilebilmekte, akciğer fonksiyonları
pnömotoraks olmadan önce de kısıtlı olan bu hastalarda VATS, çok daha
iyi bir postoperatif dönem sağlayabilmektedir. VATS ya da
minitorakotomi ile toraksa ulaşıldığında yapılan işlem; öncelikle hava
kaçağı mevcut ise, kaçağın yerini bulmak ve bu bölgeyi kenar (‘wedge’)
rezeksiyon ile çıkartmaktır. Hava kaçağı olmayan, nüks ya da bilateral
pnömotoraks gibi nedenler ile opere edilen hastalarda, bül veya
bleblerin (1 cm’nin altında hava kesecikleri) olduğu akciğer kısmına
kenar rezeksiyonu yapmak gerekir. Ardından da plevral abrazyon ya da
parietal plörektomi yapılmalıdır. Yapılan bir meta-analize göre, VATS
ile yapılan girişimlerde plevral abrazyon yerine plörektomi yapmak,
nüksü azaltmak açısından avantaj sağlamaktadır. Videotorakoskopik
yöntemle talk da uygulanabilir.
Ameliyat dışı tedavi: Özellikle videotorakoskopik cerrahi düşük
mortalite, morbidite ve çok iyi bir postoperatif dönem sağladığı için
cerrahi tedavi gereken hastaların çok büyük bir kısmında uygulanabilir.
Ancak, aşırı büllöz hastalığı bulunan, kardiak ve benzeri morbiditesi
olan kişiler ile çok yaşlı hastalarda ya da ameliyat indikasyonu
oluşmuş hastada, hastanın tercihi nedeni ile plörodezis uygulanabilir.
Geçmiş yıllarda tetrasiklin, gümüş nitrat, Corynebacterium parvum gibi
plörodezis için bir çok madde denenmiş olmasına karşın, ‘talk’
günümüzde en çok tercih edilen, başarısı çok yüksek ve morbiditesi
düşük bir maddedir. Plörodezis yapılacak hastaların hava kaçaklarının
az olması ve hatta olmaması ve akciğerin tam ya da tama yakın
re-ekspanse olması gereklidir. Re-ekspanse olmamış akciğeri olan
hastalarda da plörodezis daha düşük bir başarı oranına sahip olsa da
işlevsel olabilir. Plörodezis, öncelikle 20 cc kadar lokal anestetiğin
(örneğin 5 mg bupivacaine)toraks tüpünden içeri verilmesinden 30 dk
kadar sonra 50 cc %0.09 NaCl içinde sulandırılmış 4 ila 8 gr talk’ın
plevra boşluğuna tüp içinden verilmesi ile yapılır. Lokal anestetiğin
verilmesinden ve talk ın verilmesinde sonra drenin bir ‘klemp’ yardımı
ile kapatılması önerilir. Talk instilasyonunun ardından 30 dk sonra
açılantüp torakostomisi sistemine -10 ila -20 cm H20 aspirasyon
uygulanması talk’ın nüksü önlemedeki başarısını arttırır. Uygulama
ardından kaçağı kesilen, akciğeri re-ekspanse olmuş ve 24 saatlik
drenajı 150 cc altında olan hastalarda dren sonlandırılabilir. Başarı
sağlanamayan hastalarda talk 8 gr soz ile tekrar denenebilir. İki kez
başarılı olmayan hastada tekrar denenmesine gerek yoktur.
Heimlich Valv: Hastanede yatış süresini kısaltmak amacı ile tüp
torakostomi uygulanan hastalarda, su altı drenajı yerine tüp
torakostomi ucuna yukarıda da belirtildiği gibi ‘Heimlich valv’
takılarak takip etmek mümkündür. Hasta poliklinik kontrolüne her 2
günde bir çağrılarak PA akciğer filmi ve hava kaçağı kontrolü ile
değerlendirilir. Yukarıda belirtilen kriterlere göre tüp torakostomi
sonlandırılır. Sıvı drenajı olan, tüp torakostomiyi takiben 2 saat
içinde hava kaçağı kesilen (1 günde torakostomiyi sonlandırmak mümkün
olduğundan), evde bakım şartları uygun olmayan, ileri solunum sıkıntısı
bulunan amfizemli hastalar ile mental nedenlerle koopere olamayan
hastalarda ‘Heimlich valv’ uygulaması önerilmez.
Nüks:
İlk spontan pnömotoraks sonrası nüks oranı %20 civarındadır. İkinci
pnömotoraks sonrası bu oran %39 ila %47 arasındadır ve bu nedenle nüks
pnömotorakslarda cerrahi bir müdahale gerekir. İkinci pnömotoraksta
konzervatif kalınıp opere edilmeyen ve 3.kez pnömotoraksı olan
hastalarda tekrar olma olasılığı %80 civarındadır.
Ameliyat ile tedavi edilmiş hastalarda nüks %0.1 ila %1 arasında
bildirilmiştir. Videotorakoskopik girişim sonrası %7 civarında nüks
bildiren yayınlar olmakla birlikte, VATS sırasında plörektomi yapılan
hastalarda nüks oranları torakotomi uygulananlar kadardır. Yaygın
büllöz akciğeri ve/veya amfizemi olan hastalarda ilk pnömotoraks
sonrası dahi nüks %30’un üzerindedir.
Komplikasyonlar:
Spontan pnömotorakslar için yapılan tüp torakostomi hemen hiç bir zaman
antibiyotik profilaksisi gerektirmez. Yalnızca, infekte bülü olduğu
düşünülen sekonder spontan pnömotorakslı hastalarda ampirik antibiyotik
verilmesi gerekebilir.
Tüp torakostomi yapılan hastada infeksiyon %1’in altında gerçekleşir.
Genellikle ampiyem şeklindedir. Çok nadiren bu ampiyem daha sonra
dekortikasyon gerektirecek bir fibrotoraksa neden olur.
|
|
|